- To spadło na nas jak prawdziwy grom. W rodzinie też nigdy nie było żadnych chorób nerek. Zupełnie nie znaliśmy tego życia. Cała rodzina musiała się z tym zmierzyć
- mówi Daria Płuska, mama Bartka.
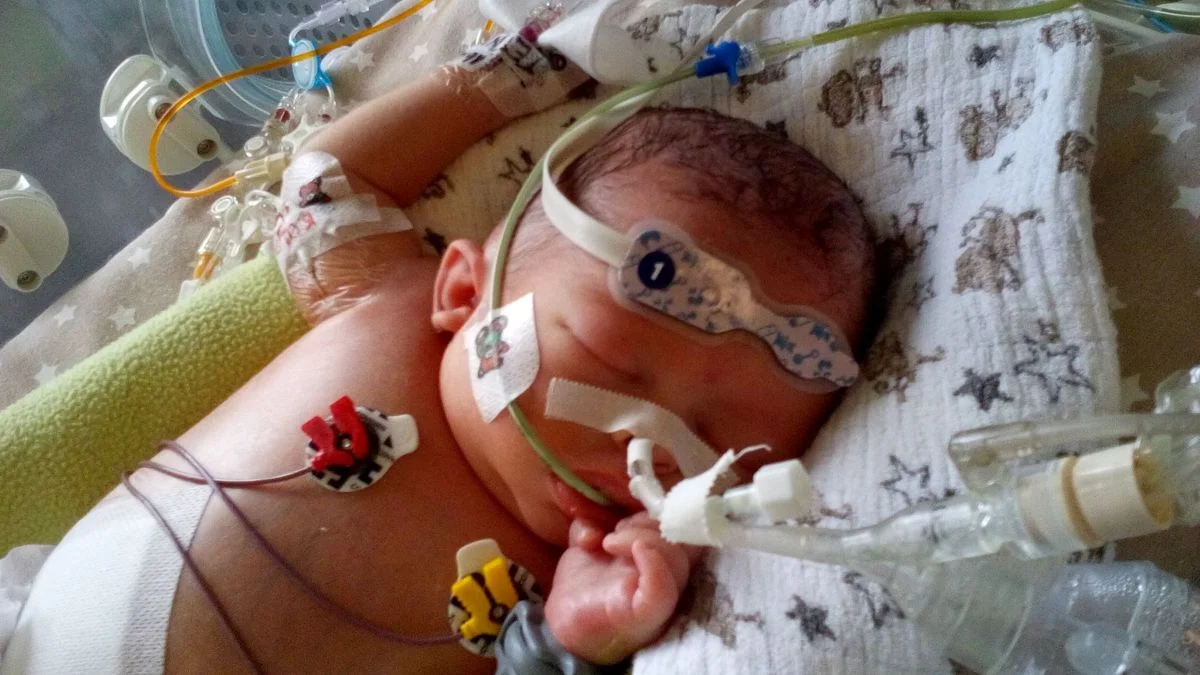
- Syn urodził się w 33. tygodniu ciąży. Od pierwszych chwil życia był zaintubowany. W 4 dobie nerki przestały już całkiem pracować i od tamtej pory był dializowany. Miesiąc spędził na OIOM-ie, a pierwszy raz mogliśmy go wziąć na ręce po 33 dniach.
Kiedy wreszcie chłopiec mógł wyjść ze szpitala, radość była ogromna, jednak całe życie rodziny musiało być podporządkowane leczeniu. Dom zamienił się w mały oddział szpitalny, a pokój dziecka w salę do dializ. Musiało być czysto, wręcz sterylnie. Wieczorna pielęgnacja to nie kąpiel w wanience. Po zmierzchu zaczynała się cała procedura: jałowe mycie rąk, zmiana opatrunków, podłączanie do aparatury. I tak do rana, do godziny 8, 9, 10, w zależności od tego, jak długa była potrzebna dializa. A Batruś ma jeszcze zupełnie zdrową, starszą siostrę.
- Jeszcze trudniej było, gdy musieliśmy zacząć dojeżdżać z Częstochowy do Łodzi na hemodializy. Bywało, że od momentu wyjścia z domu do powrotu trwało to wszystko 12 godzin. A jeszcze mamy tu niemowlę, z którego jest wypompowywana krew. Mały organizm musi sobie z tym wszystkim poradzić... To nie były łatwe momenty
- dodaje mama chłopca.
Lekarze dali z siebie wszystko
- Poznałem Bartka, był w brzuchu mamy. Nasz dzielny pan profesor Szaflik ratował mu czynność nerek poprzez zabiegi prenatalne. Potem, gdy się Bartek urodził, okazało się, że jego nerki nie działają. Na szczęście kierowany przeze mnie zespół, lekarsko-pieręgniarski intensywnej terapii noworodka, doprowadził do tego, że Bartek dał radę przeżyć
- opowiada prof. dr hab. Marcin Tkaczyk, Kierownik Kliniki Pediatrii, Immunologii i Nefrologii ICZMP.
- Dializowaliśmy go przewlekle. Niestety, miał powikłania, które spowodowały, że ogłuchł. Wobec tego musieliśmy poszerzyć zakres działania. Przygotowywaliśmy go do przeszczepienia nerki, a profesor Konopka wszczepił mu dwa implanty, dzięki czemu Bartek teraz słyszy i mówi. Był dializowany otrzewnowo, a potem w wyniku komplikacji, którą ta metoda niesie, kiedy prawie zginął na intensywnej terapii, przeszliśmy na hemodializę.
- wspomina profesor.
Trzeba podkreślić, że przewlekła dializa może powodować wiele powikłań, jak zaburzenia wzrastania, apetytu, niedokrwistość, infekcje jamy brzusznej. Zabieg nie zastępuje bowiem w pełni czynności nerek i tak naprawdę stanowi tylko element podtrzymujący życie w oczekiwaniu na przeszczep.
Gdy stan chłopca się poprawił, dializy kontynuowano w Zabrzu. Dopiero w 2024 roku nastąpił przełom. Bartek urósł, poprawiła się technologia i wreszcie doczekał przeszczepienia nerki w Centrum Zdrowia Dziecka.
- To jest historia, która łączy wielu lekarzy specjalistów, wiele miejsc w jedno. Bo Bartek, niestety, zachorował na rzadką chorobę i przeszedł cały etap z powikłaniami, których z początku nikt się nie spodziewał. Ale właśnie jego przykład pokazuje, że nefrologia też ratuje życie. Kiedyś w medycynie nefrologię oceniano jako koło zamachowe całej interny. W przypadku nefrologii dziecięcej - jest jak dusza w pediatrii. Nerek nie widać, nie słychać ich pracy, ale gdyby ich nie było, to człowiek jest jak bez duszy - żyć nie może
- kwituje profesor.
W kolejce po nerkę
Dzieci, takich jak Bartek, rodzi się w całej Polsce kilkadziesiąt rocznie. Przychodzą na świat z rzadkimi chorobami, które skutkują niedorozwojem nerek i jedynym ratunkiem jest dla nich transplantacja organu.
- To jest bardzo bolesna kwestia, a jednocześnie warto o tym mówić, ponieważ 99% dzieci, które trafiają do ICZMP na dializy jest kwalifikowanych do przeszczepienia nerki. Największym mankamentem transplantologii w Polsce jest to, że mało jest dawców rodzinnych. Są kraje, gdzie 60% dzieci otrzymuje nerkę od rodziny. A my w większości przypadków czekamy, aż ktoś odejdzie i jego nerkę będzie można wykorzystać.
- podkreśla prof. Tkaczyk.
Dlatego czas oczekiwania dzieci na transplantację jest w Polsce dłuższy niż u dorosłych. I nie chodzi wyłącznie o brak dawców. Dziecko nie może przyjąć wszystkich nerek, tylko te od mniejszych osób.
Liczba oczekujących waha się od 50 do 80 rocznie, w zależności od tego, ile dzieci włączanych jest w program dializoterapii.
Niewydolność zjada nerki po cichu
U dorosłych często ta niewydolność nerek przebiega bez objawów. Pacjenci często dowiadują się o chorobie w momencie, gdy ratunkiem jest tylko przeszczep. Jak to wygląda u dzieci?
- Podstawowym powodem niewydolności nerek u dzieci w wieku wczesnym są wady wrodzone układu moczowego. Objawiają się prenatalnie w nieprawidłowym USG. To jest jedno. Po urodzeniu sygnał alarmowy dają zakażenia układu moczowego czy zaburzenia w oddawaniu moczu. Często występuje też deformacja w okolicy krocza. I na to lekarz pediatra powinien zwrócić uwagę
- wyjaśnia prof. Tkaczyk.
- Sama niewydolność nerek, tak jak u dorosłych, "zjada nerki po cichu". Jedyne objawy, które dziecko czuje, to czasami bóle głowy z powodu nadciśnienia. Natomiast sama niewydolność nerek póki nie będzie krańcowa, nie powoduje osłabienia, nie powoduje zaburzeń wzrastania. Dlatego należy być czujnym
- dodaje lekarz.
Ważne spotkanie w ICZMP
W Łodzi w dniach 23-25 kwietnia 2026 r. odbywa się XXII Konferencja Naukowo-Szkoleniowa Polskiego Towarzystwa Nefrologii Dziecięcej „Immunologia w nefrologii”. W wydarzeniu biorą udział czołowi specjaliści z całej Polski zajmujący się nefrologią dziecięcą.
- To wyjątkowe spotkanie dla wszystkich, którzy każdego dnia pracują z najmłodszymi pacjentami. Będzie to czas wymiany doświadczeń, poznania najnowszych metod leczenia i dyskusji o realnych wyzwaniach klinicznych. Będziemy obradować nad najtrudniejszymi zagadnieniami, takimi jak leczenie dzieci z zaawansowaną niewydolnością nerek oraz ciężkimi chorobami wrodzonymi i nabytymi
- mówi prof. Marcin Tkaczyk z ICZMP.




Komentarze (0)
Wysyłając komentarz akceptujesz regulamin serwisu. Zgodnie z art. 24 ust. 1 pkt 3 i 4 ustawy o ochronie danych osobowych, podanie danych jest dobrowolne, Użytkownikowi przysługuje prawo dostępu do treści swoich danych i ich poprawiania. Jak to zrobić dowiesz się w zakładce polityka prywatności.